皮膚科とは
皮膚は人体を覆う重要な器官であり、一般皮膚科では皮膚に関連する症状や疾患の診療を行っています。
また、髪の毛や爪も皮膚の一部であるため、これらに関する問題も皮膚科の範囲に含まれます。
一般的に見られる症状には、皮膚のかゆみ、乾燥、かぶれ、虫刺され、やけど、イボ、魚の目(うおのめ)、胼胝(たこ)などがあります。
また、脱毛症や爪の剥がれ、巻き爪(治療内容によっては自費診療)などもお悩みの際は、遠慮せずにご相談ください。
皮膚は「体全体の状態を反映する鏡」とも言われており、内臓の疾患が皮膚に異常を引き起こすこともあります。
そのため、診療においては皮膚の病気だけでなく、アレルギーや内臓疾患など、さまざまな要因を考慮することが重要です。
詳細な検査(ダーモスコピー、アレルギー検査、画像検査(超音波検査など))を実施し、総合的に判断して診断を行います。
主な治療疾患
- アトピー性皮膚炎
- ニキビ(尋常性ざ瘡)
- 皮膚のかぶれ
- じんましん
- 単純疱疹
- 帯状疱疹
- 尋常性疣贅
- おむつかぶれ
- 尋常性乾癬
- 円形脱毛症
- 白癬(みずむし)
- 多汗症(腋窩多汗症、手掌多汗症)
- 蜂窩織炎
- 尋常性白斑
など
① アトピー性皮膚炎
かゆみを伴う湿疹が現れ、症状が改善したり悪化したりする皮膚炎です。
原因は完全には解明されていませんが、アトピー素因(アレルギー反応を引き起こしやすい体質)や皮膚のバリア機能の低下、乾燥が関与していると考えられています。
皮膚のバリア機能に関連する要因としては、角層内のセラミドの減少、不感蒸泄(TEWL)の亢進、毛孔性角化、魚鱗癬様の変化、皮膚表面の脂質の減少、フィラグリン遺伝子の変異、ロリクリンやインボルクリンなどの表皮バリアを構成するタンパク質の減少が挙げられます。
後天的、環境的な要因としてはダニ、遅延型接触アレルギー、即時型アレルギー、精神的ストレス、疲労、睡眠不足などが悪化因子となります。最近は幼少時の皮膚からのアレルギー感作(経皮的感作)の影響も報告されています。
症状は大きく分けて、①乳児期・幼児期、②小児期、③思春期・成人期にそれぞれ特徴があるとされています。多くの場合、幼少期から発症しますが、成人期に初めて発症するケースも見受けられます。
- 乳児期、幼児期は頭や顔に始まる赤みや鱗屑といったかさぶたのことが多く、掻き壊すとジュクジュクします。
また、体幹にも乾燥や湿疹が現れることがあります。 - 小児期には、四肢の屈側や肘窩、膝窩に乾燥した湿疹が見られることが一般的です。
乳幼児期からの継続や、一度改善した後の再発が見受けられます。
顔の単純性粃糠疹(はたけ)がみられたり、耳たぶの付け根の部分がきれやすかったりします。
強い痒みがあるため、掻き壊すことで湿潤化し、細菌感染が合併してとびひ(伝染性膿痂疹)を引き起こしたり、局所の免疫が低下して単純ヘルペスが広範囲に出現(カポジ水痘様発疹症)することがあるので適切な治療が必要です。 - 思春期や成人期には、顔面や前胸部などの上半身に症状が強く現れる傾向があります。
特に首の色素沈着は「さざ波様色素沈着」として特徴的な所見となります。
症状には個人差が大きく、原因や悪化因子も多様です。
単一の原因によるものではないため、治療は症状に応じて考慮する必要があります。
検査に関しては、アトピー性皮膚炎の診断を行う際に採血のみでは不十分ですが、末梢血中の好酸球の増加やIgEの上昇、特異的IgE、血清TARCなどの指標を参考にすることがあります。
治療方法については、皮膚のバリア機能は個々の体質や遺伝的要因に影響されるため、短期間での完全な治癒は難しいとされています。
しかし、適切な治療を行うことで、日常生活に支障をきたさないように症状をコントロールすることは可能です。
適切なスキンケアやストレス、アレルゲンの回避、悪化因子の管理、皮膚の炎症を抑えることが重要です。
治療の基本は外用薬になります。
保湿剤単独では抗炎症作用がほとんどないため、保湿剤に加えて抗炎症作用を持つ薬剤が通常必要です。
最近では、ステロイド外用剤に加え、タクロリムス、デルゴシチニブ、ジファミラストなどの非ステロイド性抗炎症薬も使用可能となり、治療の選択肢が広がっています。
強い痒みを訴える患者さんには、光線療法としてナローバンドUVB療法やエキシマライト療法が提供されることもあります。
近年では、生物学的製剤による治療も普及しており、炎症を引き起こすサイトカインを抑える注射が行われています。
ある程度症状の強い方が治療の適応ではありますが、痒みを抑える効果が高く、アトピー性皮膚炎の主な原因となっている2型炎症を抑えることにより皮疹の改善が期待できます。
ただ、根治的な治療法ではないため、併用して外用療法は必要となります。
生物学的製剤としては2024年の段階でデュプルマブ(デュピクセント)、ネモリズマブ(ミチーガ)、トラロキヌマブ(アドトラーザ)、レブリキズマブ(イブグリース)といった治療薬が存在します。
さらに、JAK阻害薬の内服、ウパダシチニブ(リンヴォック)やバリシチニブ(オルミエント)も選択肢に含まれます。
アトピー性皮膚炎の悪化時のみ治療を行うのではなく、皮膚の慢性的な炎症に対処するため、症状が安定している場合でも抗炎症薬を外用し、悪化のサイクルを緩和するプロアクティブ療法を推奨します。
また強いかゆみがある場合は、必要に応じて抗ヒスタミン薬の内服や漢方などを適宜織り交ぜていきます。
新型エキシマライト(セラビームUV308mini LED)による光線療法
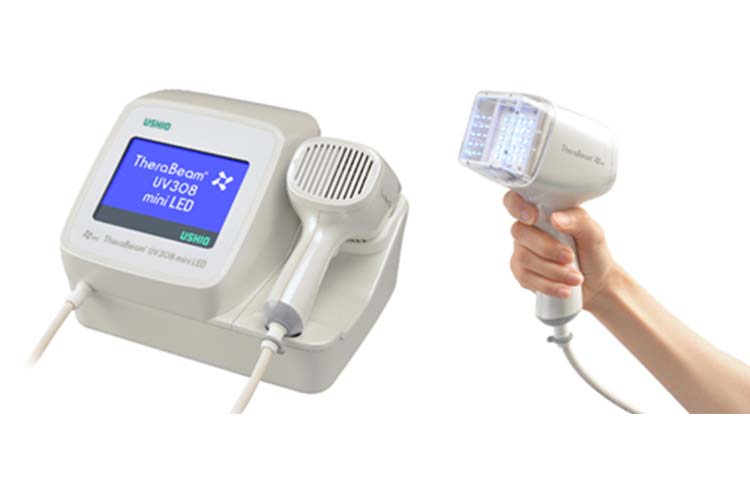
エキシマライトとは308nmの中波紫外線という特定の波長の光を皮膚に照射する装置です。
尋常性乾癬、アトピー性皮膚炎、尋常性白斑(しろなまず)、掌蹠膿疱症、円形脱毛症※といった疾患に対して保険治療が可能です。
- 2020年4月から円形脱毛症に対する紫外線療法が保険適応となりました。
エキシマライトを照射することにより皮膚の痒みを軽減することが期待されます。また尋常性白斑では徐々に色素が出てくるという効果が期待されます。
痒疹にも有効ですが、保険適応外となります。
従来のナローバンドUVB治療より局所に高い出力の紫外線を照射でき、照射時間も、従来のものと比べ高出力LEDにより短時間で早い治療が可能です。
局所的な照射ができるため、正常な皮膚に紫外線を照射する必要がないなどのメリットがあり、痒みを抑える等の治療効果が早期に実感することが期待できます。
副作用は照射部位の紅斑(日焼けのように赤くなる)、色素沈着、水疱などがあります。
詳しいことは外来受診時にお尋ねください。
【アトピー性皮膚炎治療薬】デュピクセント®皮下注300㎎ペン治療
当院では、アトピー性皮膚炎に対する生物学的製剤であるデュピルマブ(デュピクセント®)の投与(皮下注射)を行っております。
誰にでも使用できる薬剤ではないため、まずは来院して頂き診察にてご相談ください。
その他、他院にてデュピクセント治療中の方で、当院へ転院もしくは当院での継続治療をご希望の方は、前医療機関からの診療情報提供書が必要となります。
令和5年9月より小児への適応が追加となりました。小児(生後6か月以上の既存治療で効果不十分なアトピー性皮膚炎)が追加対象となりますが、当院では、小学生以上の小児を対象とさせて頂いております。
ご不明な点がございましたら当院までご相談ください。
- 製品等に関する詳しい内容はこちら
sanofi デュピクセント®を使用される患者さんへ
【小児アトピー性皮膚炎治療薬】 デュピクセント®皮下注200㎎シリンジ治療
当院では、小児に対するアトピー性皮膚炎に対する生物学的製剤であるデュピルマブ(デュピクセント)の投与(皮下注射)を行っております。
令和5年9月より小児への適応が追加となりました。小児(生後6か月以上の既存治療で効果不十分なアトピー性皮膚炎)が追加対象となりますが、当院では、小学生以上の小児を対象とさせて頂いております。
誰にでも使用できる薬剤ではないため、まずは来院して頂き診察にてご相談ください。
その他、他院にてデュピクセント治療中の方で、当院へ転院もしくは当院での継続治療をご希望の方は、前医療機関からの診療情報提供書が必要となります。
ご不明な点がございましたら当院までご相談ください。
- 製品等に関する詳しい内容はこちら
sanofi デュピクセント®を使用される患者さんへ
アトピー性皮膚炎に対するネモリズマブ(ミチーガ皮下注射)治療
アトピー性皮膚炎に対する生物学的製剤であるネモリズマブ(ミチーガ皮下注用60mgシリンジ®)の投与(皮下注射)を開始しました。効果としては痒みを抑える作用が強いとされています。
『アトピー性皮膚炎に伴うそう痒(既存治療で効果が不十分な場合に限る)』で保険適応となり、4週に1回の通院で注射をする薬剤です。
外用のステロイド、タクロリムス薬を使用してもコントロールできない痒みの強い13歳以上のアトピー性皮膚炎患者さんにご使用いただけます。まずは来院して頂き診察にてご相談ください。
- 製品等に関する詳しい内容はこちら
maruho ミチーガ®を使用される患者さんへ
既存治療で効果不十分なアトピー性皮膚炎治療薬 アドトラーザ®皮下注300mlペン治療

当院では、既存治療で効果不十分なアトピー性皮膚炎に対する生物学的製剤であるトラロキヌマブ(アドトラーザ®)の投与(皮下注射)を行っております。
誰にでも使用できる薬剤ではないため、まずは来院して頂き診察にてご相談ください。 その他、他院にてアドトラーザ治療中の方で、当院へ転院もしくは当院での継続治療をご希 望の方は、前医療機関からの診療情報提供書が必要となります。
15歳以上で、既存治療では効果不十分なアトピー性皮膚炎症状の方が対象となります。
ご不明な点がございましたら当院までご相談ください。
- 製品等に関する詳しい内容はこちら
LEOファーマ アドトラーザ®.jp
既存治療で効果不十分なアトピー性皮膚炎治療薬 イブグリース®

当院では、既存治療で効果不十分なアトピー性皮膚炎に対する生物学的製剤のレブリキズマブ(イブグリース®)の投与(皮下注射)を行っております。
誰にでも使用できる薬剤ではないため、まずは来院して頂き診察にてご相談ください。 その他、他院にてイブグリース®治療中の方で、当院へ転院もしくは当院での継続治療をご希 望の方は、前医療機関からの診療情報提供書が必要となります。
12歳以上で、既存治療では効果不十分なアトピー性皮膚炎症状の方が対象となります。
ご不明な点がございましたら当院までご相談ください。
- 製品等に関する詳しい内容はこちら
日本イーライリリー株式会社 イブグリース®について
② ニキビ(尋常性ざ瘡)
思春期の男女に多く見られる、いわゆるニキビのことです。
皮脂の分泌亢進、毛漏斗部の角化異常、細菌の増殖、周囲の炎症の惹起に加えて食事や整腸状態、睡眠、精神的要素、外的刺激(機械的、化粧品、油脂)、遺伝的要素などが関与し症状が発現します。
顔面だけでなく、前胸部や背中、上腕にも症状が現れることがあります。
また、マラセチアと呼ばれる皮膚常在菌の影響がニキビに関与している場合もあります。
鑑別疾患として顔面播種状粟粒性狼瘡、酒さ性ざ瘡、ステロイドざ瘡、マラセチア毛包炎、青年性扁平疣贅などがあります。
炎症が長引くことにより瘢痕化といって皮膚の下部の組織とニキビの部分が癒着を起こすことにより萎縮性瘢痕や肥厚性瘢痕といういわゆる「ニキビ痕」という状態を形成します。
治療の目標はニキビを治すのはもちろんですが、最終的な「ニキビ痕」を極力残さないように治療をすることが大切です。
そのためできるだけ早期に、また継続的に治療を行うことが大切です。
治療方法には以下のようなものがあります。
- 生活の規則化
- 外的刺激を避ける
- 刺激のある化粧品の見直し
- 食事(悪化するものを極力避ける)
- 適切なスキンケア
- 過酸化ベンゾイル
- レチノイド外用薬
- テトラサイクリン系、マクロライド系抗生物質内服
などが挙げられます。
かつては、治療薬として抗生物質の外用が主流でしたが、近年では過酸化ベンゾイルやレチノイド外用薬(ベピオゲル、ローション、デュアック、ディフェリンゲル、エピデュオゲル)を適切に使用することで、治療成績が向上しています。
萎縮性といってクレーターのように陥没したニキビ痕には保険治療薬は存在せず、自由診療におけるレーザー治療などが選択となります。
ニキビに対する自費診療はこちら
③ 皮膚のかぶれ(接触皮膚炎)
皮膚の「かぶれ」と呼ばれる状態は、正式には接触皮膚炎といいます。
接触皮膚炎には、アレルゲン(洗剤、シャンプー、ゴム製品、抗菌薬、鎮痛剤、漆(うるし)などの植物、歯科金属やネックレスなどの金属製品)に触れることでアレルギー反応が引き起こされるアレルギー性接触皮膚炎と、刺激が強い物質や摩擦によって発生する刺激性接触皮膚炎があります。
主な症状としては、接触した部位が赤くなり、かゆみや小さな水ぶくれが見られることがあります。発症した部位を掻くことで症状が悪化することもあります。
症状が長引くと、貨幣状湿疹や自家感作性皮膚炎といったより広範囲の湿疹に移行したり、細菌感染が合併したりすると、とびひになったりします。
治療においては、まず原因となるアレルゲンを特定し、それを避けることが重要です。皮膚症状の治療には、抗ヒスタミン薬の内服やステロイド外用薬の使用が推奨されます。
④ じんましん
じんましんは、アレルギー反応によって引き起こされる皮膚の症状で、かゆみを伴う円形や楕円形、地図状の赤い盛り上がり(膨疹)が特徴です。
膨疹は、基本的に数時間から24時間で自然に消失しますが、何度も膨疹が繰り返して出現することがあります。
1か月以内に治癒する急性じんましんと1か月以上続く慢性じんましんがあります。
じんましんの原因は特定できる場合とできない場合があり、約7割は原因の特定が難しいとされています。
発汗、温度、ストレスが原因といわれているコリン作動性じんましんというタイプのじんましんやクインケ浮腫といって瞼や唇が急に腫れるタイプのじんましん、小麦や甲殻類を食べたあとに運動をすることによって引き起こされる食物依存性運動誘発性アナフィラキシーという病型などもあります。
口腔アレルギー症候群は、特定の食物を摂取後に口内の刺激感や喉の閉塞感を引き起こし、じんましんや喘息、アナフィラキシーなどの症状を伴う疾患であり、じんましんの一種とされています。
花粉症、気管支喘息、アトピー性皮膚炎の方に多く、特定の食べ物はとくにリンゴ、桃、メロン、梨(なし)、ビワ、サクランボ、キウイ、トマトなどの果物や野菜が多いといわれています。
治療は基本的に抗ヒスタミン薬の内服となります。
明確な原因が特定されている場合には、そのアレルゲンを排除することが求められます。
症状が重篤な場合には、H2ブロッカーや経口ステロイド、生物学的製剤などが適用されることもあります。
⑤ 単純疱疹
単純ヘルペスウイルス1型(HSV-1)または単純ヘルペスウイルス2型(HSV-2)に感染し、様々な皮膚症状が現れる状態を単純疱疹または単純ヘルペスウイルス感染症といいます。
これらのウイルスは一度体内に侵入すると、外部に排出されることはなく、症状が収まった後は神経節に潜伏します。
その後、免疫力が低下するなどの要因により、ウイルスが再び活性化し、再発することがあります。
症状としてはまずピリピリとした痛みが先行し、その後赤みや小さな水疱ができてきます。
その後に水疱がつぶれてジュクジュクし、かさぶたになって治っていきます。
治療には、HSV-1およびHSV-2の両方に効果的な抗ヘルペスウイルス薬(外用または内服)が使用されます。
再発が頻繁に起こる場合には、PIT療法という事前に抗ヘルペス薬を処方し、ヘルペスの兆候が見られた際に早めに服用する治療法が保険適用となりました。
診察時にご相談ください。
⑥ 帯状疱疹
この病気は、過去に水ぼうそうにかかったことがある人にのみ発症します。
水ぼうそうの原因となる水痘帯状疱疹ウイルスは、一度感染すると体外に排出されることはなく、症状が治まった後は神経に潜伏します。
その後、加齢や過労、ストレスなどの要因によってウイルスが再活性化し、さまざまな症状を引き起こすことがあります。この状態が帯状疱疹と呼ばれます。
主な症状は、体の片側に沿った神経支配領域でのピリピリとした痛みから始まります。その後、痛みのある部位に赤みや水疱が現れます。
神経に沿って帯状に水疱や赤みが出ることが多いため、帯状疱疹と名付けられています。
その後水疱がつぶれてびらん化し、かさぶたになっていきます。数ヶ月は赤みが残ることが多いです。
皮膚症状は通常2〜3週間で改善しますが、患者さんによってはその後も持続的な痛み(帯状疱疹後神経痛)が残ることがあります。
痛みが強い場合は、内服による神経痛の治療を継続することが推奨されます。
一般的治療には、ウイルスを抑えるために抗ヘルペスウイルス薬の内服を行います。また痛みに応じて鎮痛剤(アセトアミノフェンやプレガバリン)などを使用します。
場合によってステロイドや三環系抗うつ薬が痛みに効く場合もあるので症状に応じて使用します。
50歳以上で帯状疱疹を発症していない方には、帯状疱疹の予防接種が行っているため、お問い合わせください。
ワクチンついてはこちら
⑦ 尋常性疣贅(ウイルス性のイボ)
主に手足にできやすいイボの1種です。集団生活をしている小児に多い傾向にあります。
パピローマウイルスが皮膚に定着することによる発症するといわれています。
足の場合は魚の目(うおのめ)や胼胝(たこ)との鑑別が必要となります。
点状出血といってイボの表面に毛細血管の構造を有することがおおいです。
また、足の裏にこのイボが原因で形成される袋状のしこりには、ウイルス性足底表皮嚢腫や外傷性粉瘤が含まれ、これらは外科的切除が必要です。
治療方法としては、液体窒素を用いた冷凍凝固法や、漢方薬のヨクイニンの内服が挙げられます。
すぐには治らないケースも多く、根気強く治療することが必要です。液体窒素療法は通常1~2週間に1回のペースで処置をお勧めしております。
治療が困難な場合には、局所麻酔下での外科手術(炭酸ガスレーザーによる切除)が選択肢となります。
⑧ おむつかぶれ
おむつに糞尿が長時間接触していると、おしりの皮膚がふやけ、尿中のアンモニアや便に含まれる消化酵素が皮膚を刺激し、炎症を引き起こす状態を「おむつかぶれ」と呼びます。
糞尿以外にも、虫刺されや汗、おむつによる摩擦、真菌(カンジダ)などが原因となることがあります。
主な症状として、発症初期にはおむつが当たる部分が赤くなります。
病状が進行すると、赤いブツブツが現れ、さらに悪化すると、血がにじむ、皮膚が剥けるなどの症状が見られることもあります。
治療は症状に合わせて行われます。単純なかぶれの場合や真菌感染が併発している場合など、さまざまな症状があるため、皮膚の状態に適した外用剤を使用します。
⑨ 尋常性乾癬
銀白色の鱗屑といってかさぶた様の白い皮膚の粉をともない、比較的はっきりとした境界が明確な赤みが全身に現れます。
皮疹の出方には個人差が大きく、強い痒みを伴うことが多いです。症状が出やすい部位は頭部、肘、膝、臀部、下腿の伸側です。
また、爪の変形を伴うことも多いとされています。乾癬にはさまざまな種類があり、急性滴状乾癬、乾癬性紅皮症、関節症性乾癬、膿疱性乾癬などが存在します。
治療法としては、ステロイド外用薬、活性型ビタミンD3軟膏、ナローバンドUVB療法(中波紫外線療法)、生物学的製剤などがあり、これらを組み合わせて治療することが一般的です。
⑩ 円形脱毛症
主に頭皮に円形や楕円形の脱毛斑が現れます。
頭皮以外にも眉毛やひげなどの部位にも症状が見られることがあります。
家族内に発症歴があるケースは10~30%に及び、アトピー性皮膚炎との合併も報告されています。
また、甲状腺疾患や膠原病などの自己免疫疾患が併発することもあり、その場合は検査が必要となることがあります。
精神的なストレスは約20%の患者さんに影響を与えているとされています。
治療方法としては、ステロイドやカルプロニウムなどの外用薬、グリチルリチン、セファランチン、抗ヒスタミン薬などの内服薬、中波紫外線療法、局所免疫療法、重症例に対してはステロイドパルス療法が適用されます。
⑪ 白癬(みずむし)
白癬(みずむし)は皮膚糸状菌による感染症で、真菌(カビ)によって引き起こされる感染症となります。
最も一般的なのは足白癬ですが、頭部や陰部、体幹にも白癬(いわゆる「たむし」)が見られることがあります。
診断は皮膚のサンプルを採取し、KOH直接鏡検法や真菌培養を用いて行います。
治療には抗真菌剤の外用または内服があり、白癬の発生部位や症状に応じて外用か内服の選択がなされます。
特に足の爪白癬の場合、爪が厚くなっていると外用剤が効果を示さないことが多く、内服が必要となることがあります。
市販薬を使用しても改善しない湿疹は真菌感染の可能性があり、場合によっては症状を悪化させることもあります。
気になる症状がある場合は、診察を受けてご相談ください。
白癬との鑑別診断には、ジベルばら色粃糠疹、乾癬、多形紅斑、脂漏性皮膚炎、貨幣状湿疹などが含まれます。
⑫ 多汗症(腋窩多汗症、手掌多汗症)
汗は温度などによる体温調節のためや、緊張や集中といった精神活動による自律神経によって発汗が行われます。
この発汗が日常生活に影響を及ぼす場合、治療が必要となることがあります。
2024年現在、腋窩(わき)の多汗症に対しては2種類の外用薬が保険適用で利用可能です。
一方、手掌(てのひら)の多汗症に対しては1種類の治療薬が存在します。
ボツリヌストキシンの注射については、当院では自費での施術を行っており、手掌への注射は行っておらず、腋窩のみの施術を提供しています。
⑬ 蜂窩織炎
下肢に多く、皮膚に細菌感染を起こし、赤く腫れ、熱感、腫脹を起こす疾患です。顔の蜂窩織炎は丹毒といわれています。
高熱が出ることもあり、足に痛みが生じると歩行が困難になることがあります。
鑑別診断には壊死性筋膜炎や深部静脈血栓症が含まれます。
治療には適切な抗生物質の投与が必要です。
⑭ 尋常性白斑
後天的に境界が明確な脱色素斑が現れ、さまざまなタイプが存在します。
原因はまだ明確ではありませんが、自己免疫の影響により皮膚の色素を生成するメラノサイトが破壊されることによって生じます。
皮膚にはさまざまな形状の色素が失われた部分が見られ、頭部に発生すると白毛化することもあります。
汎発型の場合、甲状腺機能亢進症や橋本病、アジソン病、悪性貧血などの合併症の可能性があるため、検査が必要な場合があります。
鑑別診断には限局性白皮症、白斑性母斑、老人性白斑、フォークド・小柳・原田病、白斑黒皮症などが含まれます。
治療法としてはエキシマライト、ステロイド外用、表皮植皮、カバーマークなどが用いられます。
その他の治療
Qスイッチルビーレーザー

当院では保険診療による黒いアザに対するレーザー治療を行っております。
Qスイッチルビーレーザーの保険適応は、
- 太田母斑
- 異所性蒙古斑
- 扁平母斑
- 外傷性色素沈着症
となります。
保険で治療できるアザかどうかは診察にて判断させて頂きます。
- 他院にて診断を受け、当院でのレーザー治療をご希望な場合もご相談下さい。
照射後の経過により、その後約3~6ヵ月に1回治療を行います。
同一部位に関しての保険適応回数は、
- 太田母斑、異所性蒙古斑、外傷性色素沈着は5回まで
- 扁平母斑は2回まで
となっております。
副作用として痛み、腫れ、炎症後色素沈着などがあります。
また、効果には個人差があります。
詳しい内容は外来診察時にお尋ねください。
年齢的なシミや肝斑は保険診療では治療ができません。その場合は自由診療による治療となります。


